母亲节,送啥也不如送“无痛分娩”
2018-05-13 08:53:00 海外网“实施分娩镇痛,已到爆发式增长阶段。如何社会认识到位,提出无痛分娩要求的产妇会越来越多,”一妇婴麻醉科主任刘志强认为,虽然不可能一蹴而就,但推广无痛分娩势在必行。
母亲节,康乃馨等鲜花热销,朋友圈满溢着对伟大母爱和母亲的花式祝福。然而,与此同时,在许多医院待产室,准妈妈们为了成为母亲,却要在常人难耐的痛楚之中,辗转数小时乃至数十小时。是的,人们说生日就是“母难日”,然而,生产就要“受难”,这是必须的吗?大江东工作室一直关注分娩疼痛,发现妇产科专家们对此一致坚决说“不”!
生产到底有多痛——因人而异,产妇对疼痛的敏感程度和耐受力存在很大个体差异,确有一部分产痛令人难以承受。一个悲伤的极端事例,是去年因难忍产痛而跳楼自杀的陕西榆林产妇马茸茸。上海市第一妇婴保健院曾在公益活动中利用模拟器请孕产妇丈夫自愿参与体验产痛,当痛感评级上升到7-8分(最高产痛是10分),仅几分钟,原本大义凛然的丈夫们大声叫停,“受不了啦!”上海第一妇婴保健院产房护士长、副主任护师厉跃红说,“然而产妇可能要承受几小时之久”。
生产之痛,并非所有人都能“忍忍就过去了”,也不是非得咬牙忍痛或者疼到哭天抢地、毫无尊严。在世界上,“无痛分娩”早已是一项成熟技术,无痛分娩率在欧美发达国家已占90%以上,而在我国,却还不到10%。东姐最初很震惊:这完全和我国的国际地位不相称啊?为什么呢?
看来,了解无痛分娩;推广无痛分娩,才是全社会送给母亲的最大支持、最好礼物。
刚出生的宝宝听着母亲的心跳,感受着母亲的温暖。新妈妈覃女士说,这是她人生最幸福的时刻。
营养好了,“大胖小子”增加,产妇骨盆却没有同步“进化”,新妈妈很可能比祖奶奶们的产痛更剧
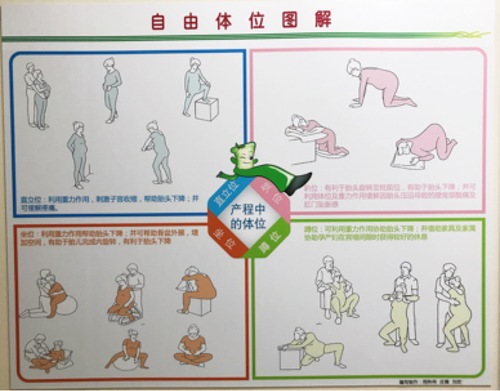
一妇婴助产士团队手绘的一张产程中自由体位图
中国人向来认为,生孩子是一道“鬼门关”。西方的《圣经》也说,“你生产儿女必多受苦楚”。影视剧中生孩子的撕心裂肺甚至鬼哭狼嚎,让人们认为产痛本属“正常”。现在,生孩子是每个家庭的重大事件,母子平安已成常态。建国60 年来,孕产妇死亡率已从解放前的1500 /10万,下降到2013年的23.2 /10万,让人额手称庆。
平安,不意味着没有痛苦,哭天抢地仍是中国生产常态。中国经济体量已跃升世界第二,孕产妇却没能得到相应待遇。在全球范围内,“分娩镇痛”作为成熟技术,我国也应用了二十年以上,却仍停留在不足一成的可怜成绩。
“你知道无痛分娩吗?”东姐在接受过高等教育、生活在一线城市的朋友微信群询问,多数人答“不知道”,特别是男性——“生孩子哪有不疼的?忍一忍就过去了!”“打麻药对孩子不好吧?”“女性产痛,是激发母爱的必由之路。”男士们不但想当然,而且理直气壮。
产科专家提醒,随着社会富裕和医疗进步,产妇分娩痛苦反而有加剧迹象。不少产妇保胎为重,营养增加,运动减少,更无需体力劳动,民间习俗又喜欢“大胖小子”,导致出生胎儿体重增加,胎儿头骨发育更快更硬,但现代女性骨盆却并未顺应“进化”而变大,生产之痛于是变本加厉。片面主张所谓“自然”分娩,不借助现代医学手段,其实是对产妇生命和尊严的漠视。
镇痛分娩率,从上海一妇婴的70%到西部的3%,东西部、城与乡落差极大
推广分娩镇痛,减少生育疼痛恐惧,可以大大降低剖宫产率
独生子女政策的持续以及对生育疼痛的恐惧,曾让国内医院剖宫产率超过50%。近年来,从医院到产妇家庭都更推崇顺产,即自然分娩,认为在产妇手术风险、术后恢复和婴儿发育等方面,都更有优势。而顺产往往被误解为不用麻醉和器械等人工干预手段的“纯天然”生产。
“所谓‘自然’,应该与社会发展阶段相对应。医疗技术进步,就要让分娩变得更安全、更舒适。”上海一妇婴产科主任应豪认为,推广药物镇痛分娩,会让更多因害怕疼痛要求剖宫产的孕妇选择顺产。
上海是国内无痛分娩开展最早、最普及的地区。全国产科规模最大医院之一的上海市第一妇婴保健院,从2010年开始推行无痛分娩,目前实施椎管药物镇痛的产妇比例在70%以上,相对接近发达国家。在加大宣教,强化产程管理、普遍开展药物性和非药物性分娩镇痛措施之后,该院剖宫产率已降低到39%,顺产中的侧切比例也从80%以上,大幅下降为13%。
但从全国范围看,镇痛分娩的开展不容乐观。
中华医学会麻醉学分会对全国各省区市46家妇产专科医院、150万名产妇的一项调查显示,开展药物镇痛分娩,华东地区最为领先,约占30%;华北、华南约为10%;比例最低的西北地区,还不到3%!
如果将这一调查扩大到更多在综合性医院、基层医院生育的孕产妇,镇痛分娩的比例只会更低。
推广无痛分娩,障碍何在?一落后观念蒙蔽二缺人才三少政策
在无痛分娩公益讲座上,请准爸爸们体验分娩疼痛到底有多痛
“实施无痛分娩,技术上不是问题,关键在于政策和观念。不能让产妇因痛自我伤害的悲剧重演了!”知名妇产科专家、上海市妇婴保健院前院长段涛在接受东姐采访时这样说。
在段涛看来,无痛分娩技术不难掌握,在中国难以推广的首要原因,是男权社会传统观念的束缚。有专家开了一句玩笑:要是男性生孩子,那无痛分娩早就实现了——毕竟领导大多是男性,社会上女性的话语权决策权依然有限。
“一些地方,很多产科医生都会抢白叫痛的待产孕妇,‘不痛怎么生孩子’!”不少产妇家属因为对分娩疼痛、危险性和药物镇痛的无知,担心“上麻药,影响我孙子怎么办”,而选择让孕产妇“再忍一忍”。
另一重障碍,是麻醉医生和助产士人才短缺。我国麻醉医师只有8.5万人。如果按照欧美国家每万人2.4个左右麻醉师的配备比例计算,缺口高达30-50万。医学进步使得中国医院手术量连年增加,更突显了麻醉医生的短缺、工作压力大,以至于成为劳累猝死最高发的医生群体之一。
一位麻醉科医生无奈地说,“经常有患者担心麻醉意外,我可以负责任地说,麻醉意外的机率,要远远低于麻醉医生的猝死率!”无痛分娩的过程会有数小时乃至更长,需要麻醉医生和助产士定时巡视、监护,所获却远不如一台手术的经济效益。
一妇婴手术麻醉科医生赵青松在为产妇做分娩镇痛
阻碍无痛分娩推广的,还有其未列入经物价部门审核的单独收费项目和收费标准的政策因素。医院只能对实施无痛分娩中使用的麻醉药品、器械等按价计费,而医疗服务、人工劳动等,就无法合理合法收费。在医疗资源不足、麻醉医师本已超负荷的前提下,综合性医院及医务人员对这项服务的推广,注定缺乏动力。
于是,生产不疼的良方高悬,产妇还得在疼痛中辗转。
据悉,中国的镇痛分娩,妇产专科医院的普及度高于综合医院,民营医院普及度高于公立医院,发达地区普及度比偏远地区高。
快乐分娩,势在必行——分娩镇痛,能否纳入医保范畴
“我们是‘赔本赚吆喝’。”上海一妇婴院长万小平教授无奈而坚定。虽然不能向患者收费,但为推动“无痛医院”建设,该院在绩效工资中设立专项,给麻醉医生、护士提供一定补贴。有了“无痛医院”的名气,更多产妇选择来这里生产。
在段涛教授看来,无痛分娩不仅是镇痛手段,更是“意外保险”。有些产妇在生产过程发生子宫脱垂、破裂等意外,如果已有椎管麻醉镇痛基础,可立即转入剖宫产手术,最大限度降低母婴风险。实施无痛分娩的产房,24小时配备助产士、产科医生、新生儿医生和麻醉医生。不像许多医院妇产科无常驻麻醉医生,一旦意外只能临时通知,“即便人在医院,从一个病区赶到另一病区也要十几分钟到半小时”,加上等待麻醉生效时间,足以导致高危产妇瞬间夺命。
随着二胎政策实施,高龄产妇、首次剖宫产造成疤痕子宫增加,这类意外的机率还可能增加,必须高度提防。
“实施分娩镇痛,已到爆发式增长阶段。如何社会认识到位,提出无痛分娩要求的产妇会越来越多,”一妇婴麻醉科主任刘志强认为,虽然不可能一蹴而就,但推广无痛分娩势在必行。
专家们提醒,也要防止理解偏差。“无痛分娩”只是减轻痛感,比如欧洲实施标准是“可以行走的硬膜外麻醉”,且保留一定的、可以忍受的痛感,有利于生产。
5月13日,前一天刚刚无痛分娩生下二宝的付女士一家四口在一起度过母亲节
各种障碍中,短期内最难补足的是人才短缺,毕竟医生规范化培养周期长。在段涛看来,中西部地区应适当加强专科教育,尝试经过一年短期培训上岗的助理医生、麻醉护士,与医生配合工作,“有,总比没有好!”
由于提倡西式接生,我国助产士学校纷纷停止招生。而产科医生是“用99%的时间,为1%的意外做准备”,正常分娩更多陪伴产妇的是助产士。偏偏国内助产士缺乏专业职称序列,职业晋升混同于护士。恢复助产士职称序列,重视助产士、麻醉护士等专业教育,是妇产专科的共同呼声。
“多数国家助产士都有独立行医资格和有限处方权。我们的助产士门诊只能做做咨询。”一妇婴护士长厉跃红说。该院正在学习国外经验,引入多数由退休护士或有护理基础的人士,经过培训担任“导乐”,全程陪同生产,以弥补助产士人手不足。
专家担心,明确定价、适当提高镇痛分娩中麻醉师、助产士收入,或意味着加重产妇生育费用,容易导致无痛分娩沦为少数人享受的“奢侈品”。他们建议考虑将镇痛分娩视为基本医疗需求,纳入医保制度。
本文图片均由上海市第一妇婴保健院提供 (人民日报中央厨房·大江东工作室李泓冰 姜泓冰)
责编:夏丽娟、童芳